Đau là cảm giác khó chịu và sự trải nghiệm những cảm xúc có liên quan đến tổn thương mô học thể chất hoặc tiềm tàng hoặc được mô tả như là tổn thương tương tự.
Trên bệnh nhân ung thư cơn đau thường xuất hiện với tần suất và mức độ khác nhau tùy thuộc vào giai đoạn bệnh và cảm giác chủ quan của từng bệnh nhân. Tất cả bệnh nhân chịu đựng cơn đau ở giai đoạn nào của bệnh đều được điều trị để giảm bớt đau đớn và cải thiện chất lượng cuộc sống của họ, trừ khi người bệnh từ chối dùng thuốc giảm đau (rất hiếm).
Đau mạn tính có thể gây ra các trạng thái lo âu hoặc trầm cảm và ngược lại những rối loạn khí sắc như trầm cảm và rối loạn lo âu có thể làm cơn đau nghiêm trọng hơn. Vì vậy, đánh giá chăm sóc giảm nhẹ (bao gồm đánh giá tâm lý) cần được thực hiện như một phần không thể thiếu khi đánh giá đau mạn tính.
Một trong những cách tốt nhất để điều trị cơn đau liên quan đến ung thư giai đoạn cuối là ngăn cơn đau phát triển hoặc trở nên tồi tệ hơn. Điều quan trọng là phải dùng thuốc thường xuyên để duy trì mức độ ổn định của thuốc trong cơ thể. Đây là cách hiệu quả nhất để giảm đau.
Thang giảm đau 3 bậc của WHO chỉ ra việc khởi đầu điều trị giảm đau cần tương ứng với mức độ đau.
| Bậc 3 Đau nặng Thuốc opioid mạnh (chỉ dành cho cơn đau từ trung bình đến nặng) +/- Thuốc không opioid +/- Thuốc hỗ trợ |
ĐAU DAI DẲNG HOẶC TĂNG LÊN
| Bậc 2 Đau trung bình Thuốc opioid yếu hoặc liều thấp của opioid mạnh +/- Thuốc không opioid +/- Thuốc hỗ trợ |
ĐAU DAI DẲNG HOẶC TĂNG LÊN
| Bậc 1 Đau nhẹ Thuốc không opioid +/- Thuốc hỗ trợ cho cơn đau từ nhẹ đến trung bình |
Liều dùng của thuốc giảm đau
Liều hằng ngày: Khi
cơn đau mạn tính ở mức độ từ trung bình đến nặng,
thuốc
giảm đau nên được dùng thường xuyên vào những giờ cố định. Trước khi tác
dụng
của một liều thuốc đã cho trước đó giảm bớt, nên cho sử dụng liều tiếp theo
.
Liều cứu hộ: Liều cứu hộ bổ
sung thêm cho liều hằng ngày để kiểm soát cơn
đau đột xuất: Các cơn đau bùng phát có thể xảy ra mặc dù đã dùng đủ liều hằng
ngày.
– Hầu hết những thuốc giảm đau không opioid (paracetamol,
NSAID) đều có
giới
hạn liều dùng hằng ngày và có thể gây ra độc tính nghiêm trong nếu vượt quá
liều
tối đa. Do đó, không nên sử dụng thuốc giảm đau không opioid để điều trị cơn
đau
đột xuất trong hầu hết các trường hợp.
– Thuốc giảm đau hỗ trợ không nên dùng để điều trị cơn đau đột xuất cấp tính.
– Thuốc opioid phóng thích nhanh đường uống và đường
tiêm/truyền rất thích
hợp
để cứu hộ cho cơn đau đột xuất.
– Đối với người bệnh ngoại trú, liều cứu hộ thường bằng khoảng
10% tổng liều
opioid
hằng ngày
Ví dụ, một người bệnh đang dùng morphin đường uống 10mg/lần, mỗi 4 giờ
-Tổng liều điều trị trong ngày là: 10 mg x 6 = 60 mg
– Liều cứu hộ: 10% x 60mg = 6 mg mỗi 2 – 4 giờ khi cần thiết
– Nếu cơn đau đột xuất thường xảy ra và cần sử dụng liều cứu
hộ thường xuyên,
liều
giảm đau hằng ngày cần được tăng thêm.
Ví dụ, nếu người bệnh đang dùng morphin liều 10mg/lần, mỗi 4 giờ, đồng thời cần dùng thêm liều cứu hộ là 6mg/lần, 5 lần/ngày;
– Tổng liều cứu hộ: 6mg x 5 lần = 30mg/ngày;
– Vì vậy, liều thường xuyên theo giờ tăng lên thành 15mg/lần, mỗi 4 giờ.
Với những bệnh nhân xuất hiện cơn đau nhẹ thì khởi đầu điều trị bằng thuốc giảm đau không Opioid.
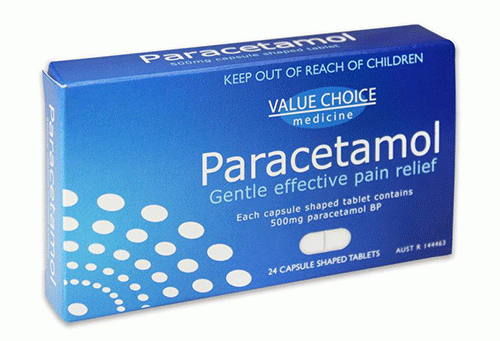
Bảng 1. Thuốc giảm đau không opioid
Với các cơn đau mức độ trung bình đến nặng, đặc biệt trên bệnh nhân ung thư giai đoạn cuối thì thuốc giảm đau nhóm Opioid là lựa chọn thích hợp, giúp cải thiện được chất lượng cuộc sống của người bệnh. Các loại thuốc và cách sử dụng các thuốc thuộc nhóm này được trình bày trong Bảng 2.
Bảng 2. Thuốc giảm đau Opioid
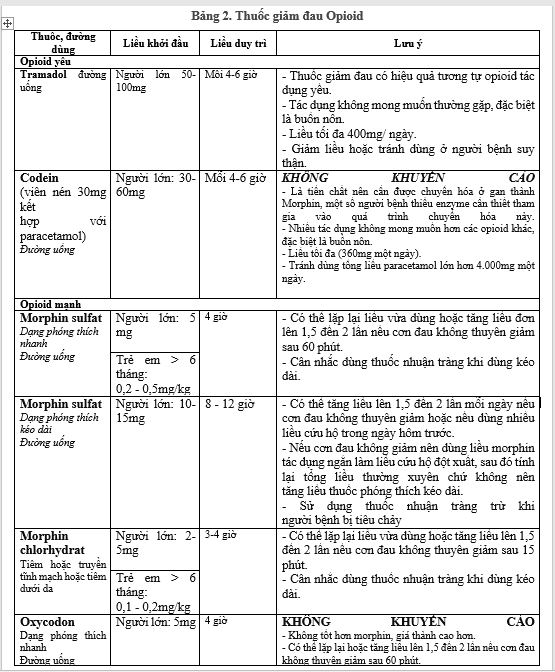
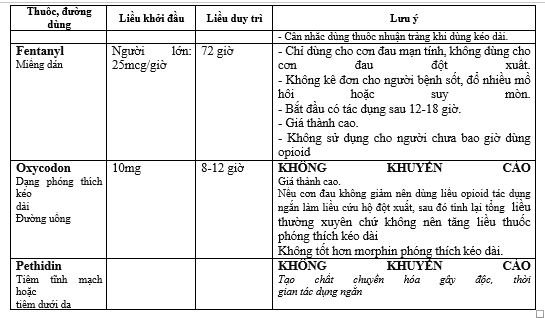
Tuy nhiên, việc sử dụng thuốc opioid trên bệnh nhân có sự khác biệt giữa các cá thể người bệnh, chủ yếu liên quan đến hiệu quả giảm đau và tác dụng phụ. Do vậy, trên lâm sàng, bác sĩ điều trị thường phải cân nhắc lựa chọn loại opioid , liều dùng và cách dùng, cách chuyển đổi giữa các loại opioid phù hợp dựa trên một số yếu tố như: mức độ đau, đặc điểm dược động học và được lực học của opioid (PK/PD), hiệu quả và an toàn của thuốc giảm đau trước đó, tính sẵn có của thuốc. Cách thức chuyển đổi của các thuốc opioid được mô tả như trong Bảng 3, Bảng 4 dưới đây.
Bảng 3. Liều giảm đau tương đương giữa các opioid
| Thuốc opioid | Đường uống/Đặt trực tràng | Tiêm tĩnh mạch/tiêm dưới da |
| Morphin | 30mg | 10mg |
| Oxycodon | 20mg | – |
| Tramadol | 120 – 300mg | 100mg |
| Fentanyl | – | 0,1mg (100mcg) |
| Codein | 200mg | 120mg |
| Pethidin | 300mg | 75mg |
Bảng 4. Quy đổi từ morphin tiêm sang Fentanyl dán
|
Morphin
tiêm (TDD/TMC) (mg/24 giờ) | Fentanyl dán (mcg/giờ) |
| 15-30 | 25 |
| 30-48 | 50 |
| 49-65 | 75 |
| 66-80 | 100 |
| 81-98 | 125 |
| 99-115 | 150 |
| 116-130 | 175 |
| 131-148 | 200 |
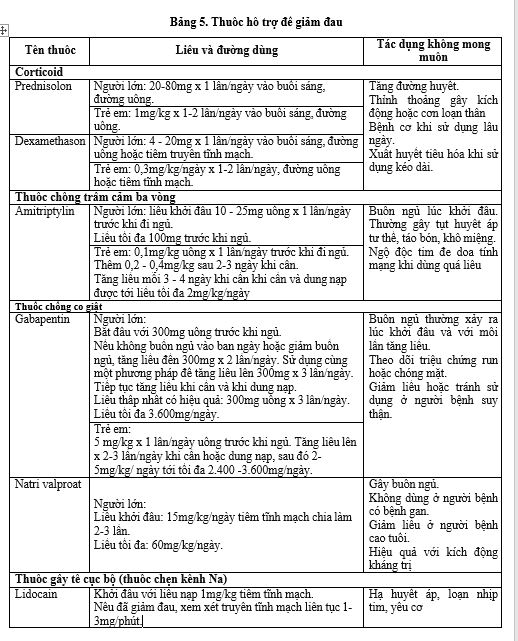
Thuốc hỗ trợ kiểm soát đau
Trong một vài trường hợp, thuốc hỗ trợ có thể giảm đau độc lập hoặc tăng cường tác dụng và giúp giảm liều thuốc NSAID hoặc Opioid.
Chỉ định và thuốc đề nghị:
– Đau thần kinh
+ Thuốc chống trầm cảm 3 vòng (ví dụ: amitriptylin).
+ Thuốc chống co giật (ví dụ: gabapentin).
+ Thuốc gây tê tại chỗ (ví dụ: lidocain tiêm/truyền tĩnh mạch hoặc thoa ngoài da).
+ Corticoid.
– Đau xương do ung thư di căn
+ Corticoid (không sử dụng NSAID và corticoid cùng lúc).
+ Bisphosphonat (ví dụ: zoledronat).
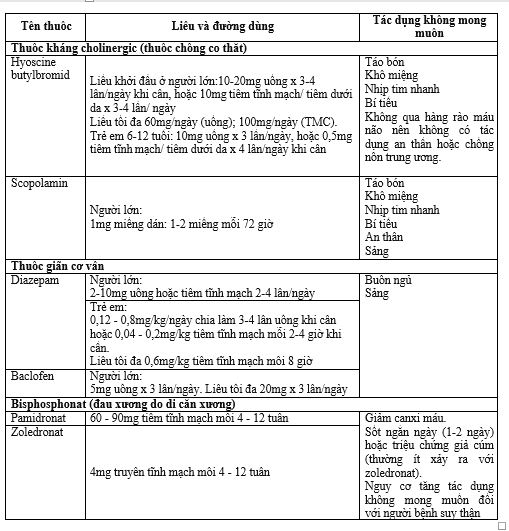
– Co thắt cơ
+ Co thắt cơ vân: thuốc giãn cơ vân (ví dụ: diazepam).
+ Cơ trơn đường tiêu hóa
(đau quặn bụng): opioid hoặc thuốc kháng
cholinergic (ví dụ: hyoscine butylbromide).
– Khối u ung thư làm căng bao gan hoặc tắc ruột: corticoid.
– Chèn ép tủy do ung thư (cấp cứu): corticoid tiêm tĩnh mạch (đồng thời xem
xét chỉ định xạ trị cấp cứu hoặc phẫu thuật cấp cứu).
Bảng 5. Thuốc hỗ trợ để giảm đau
Tài liệu tham khảo:
- Quyết định 183/QĐ-BYT ngày 25/01/2022 về việc ban hành “Hướng dẫn chăm sóc giảm nhẹ”
- National Comprehensive Cancer Network (2022): Adult Cancer Pain



Đặt khám để nhận chính sách tốt nhất
Lý do bạn nên chọn Bệnh viện Ung Bướu Nghệ An
Đội ngũ y bác sỹ giỏi, giàu kinh nghiệm
Hệ thống trang thiết bị đầy đủ hiện đại
Chăm sóc bệnh nhân tận tình chu đáo
Thủ tục nhanh gọn, dễ dàng
Chi phí khám chữa bệnh hợp lý
Cập nhật áp dụng kỹ thuật điều trị tân tiến
BÁC SĨ: 0919180014