Theo dữ liệu của GLOBOCAN năm 2020, ung thư phổi là nguyên nhân gây tử vong hàng đầu trên toàn thế giới và tỷ lệ tử vong cao thứ 2 tại Việt Nam. Ung thư phổi được chia làm hai nhóm chính bao gồm: Ung thư phổi tế bào nhỏ chiếm tỉ lệ khoảng 10-15% và ung thư phổi không tế bào nhỏ chiếm khoảng 85%. Cùng với sự phát triển của khoa học kỹ thuật và chuyên môn của đội ngũ y bác sĩ tại Bệnh viện Ung bướu Nghệ An, việc điều trị ung thư phổi đã có nhiều tiến bộ nhưng tỷ lệ tử vong của bệnh này còn cao do phần lớn người bệnh phát hiện vào giai đoạn muộn khi bệnh đã di căn xa. Chiến lược điều trị cho giai đoạn này chủ yếu là điều trị toàn thân, nhằm mục tiêu giảm thiểu các triệu chứng, cải thiện chất lượng cuộc sống và kéo dài thời gian sống thêm cho bệnh nhân.
Ngày nay với sự phát hiện ra các đột biến gen ALK, EGFR, ROS-1, BRAF, RET, MET… đã mở ra cánh cửa điều trị mới cho những bệnh nhân ung thư phổi bằng liệu pháp nhắm trúng đích.
Bản chất của liệu pháp nhắm trúng đích là ức chế các gen đột biến này (thuốc ức chế tyrosine kinase – TKIs) làm cắt đứt các dẫn truyền tăng sinh tế bào để tiêu diệt tế bào ung thư. Các thuốc này đã được chứng minh cải thiện đáp ứng, kéo dài thời gian sống và độc tính thấp hơn so với điều trị bằng hóa chất. Đây được xem là liệu pháp đầu tay được khuyến cáo cho điều trị bước 1 ung thư phổi không tế bào nhỏ giai đoạn muộn có đột biến gen trong những hướng dẫn của các hiệp hội ung thư uy tín trên thế giới như NCCN, ESMO, ASCO…
Các thuốc ức chế tyrosine kinase – TKIs thường được sử dụng trên lâm sàng hiện nay bao gồm:
+ Thuốc EGFR – TKIs: Erlotinib, Gefitinib, Afatinib, Osimertinib
+ Thuốc ALK – TKIs: Crizotinib, Ceritinib, Alectinib
+ Thuốc ROS1 – TKIs: Crizotinib, Ceritinib…
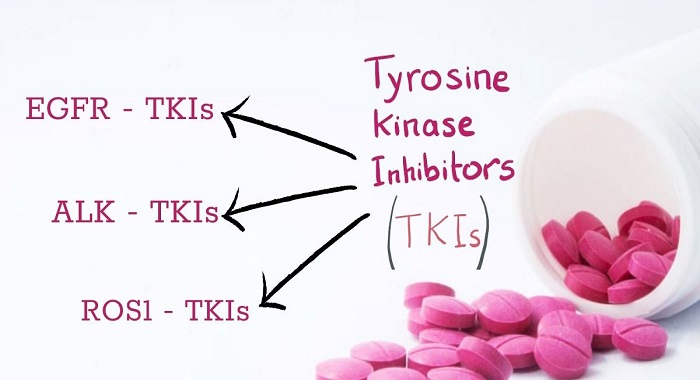
Các thuốc ức chế tyrosine kinase – TKIs thường được sử dụng trên lâm sàng hiện nay
Do cơ chế điều trị nhằm tập trung vào tế bào ung thư nên của TKIs có ưu điểm hơn so với các thuốc điều trị toàn thân. Tuy nhiên khi sử dụng nhóm thuốc này vẫn xảy ra các tác dụng không mong muốn xảy ra như: Tiêu chảy, viêm niêm mạc miệng, tăng men gan, chán ăn, buồn nôn, nôn,…. Tần suất của các tác dụng phụ này xảy ra tùy thuộc vào từng loại thuốc và thường được kiểm soát tốt nếu được can thiệp sớm trong quá trình điều trị.
Sau đây là một số tác dụng không mong muốn thường gặp khi bệnh nhân sử dụng thuốc TKIs:
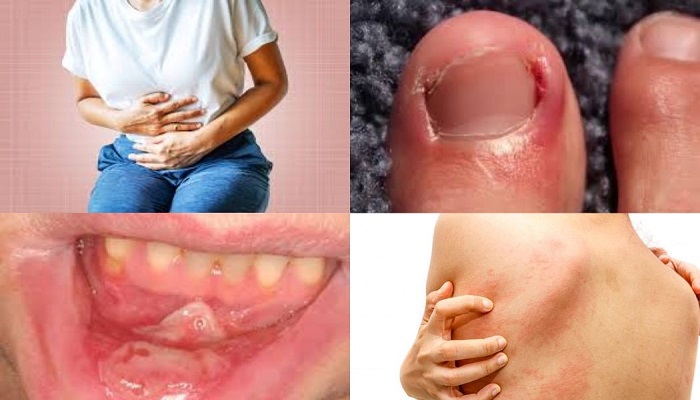
Một số tác dụng không mong muốn xảy ra khi sử dụng nhóm thuốc TKIs
Nổi ban da
Đây là tình trạng hay gặp phổ biến với tỉ lệ khoảng 85% bệnh nhân khi điều trị thuốc ức chế thụ thể yếu tố tăng trưởng biểu bì (EGFR-TKIs). Biểu hiện của tình trạng này thường ở dưới dạng mụn trứng cá, mụn mủ hay nốt sần trong vòng 4 tuần sau khi bắt đầu dùng thuốc. Đặc biệt khi gặp ánh nắng mặt trời rất dễ làm nổi ban da.
Một số lời khuyên dành cho bệnh nhân đang điều trị thuốc TKIs để hạn chế hiện tượng nổi ban da xảy ra:
• Làm ẩm da bằng các loại kem dưỡng ẩm không chứa cồn 2 lần một ngày.
• Tránh tiếp xúc trực tiếp với ánh nắng mặt trời, sử dụng áo chống nắng và kem chống nắng (chỉ số SPF 30+) khi ra ngoài trời nắng.
• Nên sử dụng xà phòng làm mềm có pH trung tính không chứa cồn thay vì các loại xà phòng thông thường. Khi sử dụng không chà xát mạnh lên da.
Nổi ban da được chia ra làm 4 mức độ và thường gặp nhất vẫn là ở mức độ nhẹ (Độ 1-2) khi đó người bệnh vẫn duy trì thuốc TKIs và tiếp tục sử dụng kem kháng sinh, kháng histamin, thuốc Corticoid có thể cân nhắc thêm các kháng sinh đường uống. Khi không được điều trị sớm có thể sẽ dẫn đến tình trạng 3-4. Do đó cần nhắc nhở người bệnh thông báo cho bác sĩ các tình trạng bất thường xảy ra để được tư vấn điều trị kịp trời nhằm tránh những biến chứng làm việc điều trị bị trì hoãn.
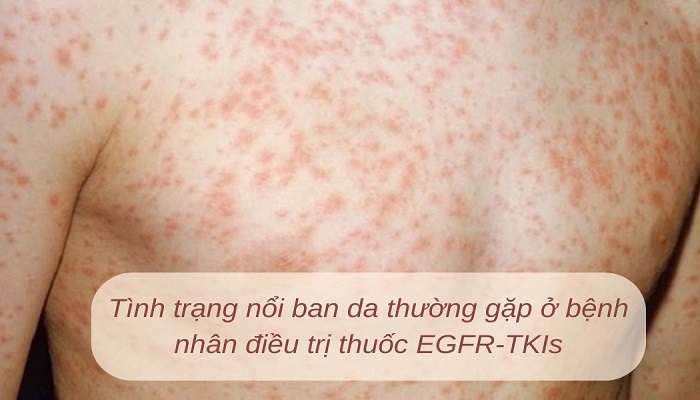
Tác dụng phụ thường gặp ở bệnh nhân điều trị thuốc TKIs
Tiêu chảy
Đây cũng được kể đến là một tình trạng không mong muốn chiếm tỉ lệ từ 18-95% bệnh nhân ở các mức độ, xảy ra khi sử dụng nhóm thuốc TKIs. Tình trạng tiêu chảy thường xảy ra ở mức độ nhẹ và đáp ứng bằng Loperamid với liều khởi đầu 4mg, sau đó cách mỗi 4h dùng 2mg hoặc sử dụng sau mỗi lần tiêu chảy. Liều tối đa của Loperamid là 16mg/ngày cho đến khi bệnh nhân không còn đi ngoài trong vòng 12 giờ. Bên cạnh đó bệnh nhân cần chú ý điều chỉnh trong chế độ ăn uống, bổ sung thêm chất điện giải như Oresol, truyền dịch. Ngoài ra các nguyên nhân gây tiêu chảy do nhiễm trùng đường tiêu hóa hay do chế độ ăn uống gây ra cần phải được loại trừ. Cần ngừng hoặc giảm liều TKIs để nhập viện cũng như đánh giá lại và điều trị các rối loạn do tiêu chảy gây ra.
Viêm niêm mạc miệng
Đây là tình trạng viêm ở niêm mạc trong khoang miệng hay xảy ra trong khoảng 2 tuần đầu sử dụng thuốc TKIs. Viêm niêm mạc miệng thường được chia làm 4 mức độ. Ở mức độ 1-2 thường không có triệu chứng hoặc triệu chứng xảy ra nhẹ thường không ảnh hưởng đến khả năng ăn uống và thường hồi phục bằng việc bôi tại chỗ hoặc súc miệng. Mức độ 3-4 gây ra tình trạng đau nhiều làm ảnh hưởng đến tình trạng ăn uống, đe dọa tính mạng. Để phòng ngừa và giảm thiểu tình trạng này gây ra, bệnh nhân nên ăn các thức ăn mềm, hạn chế ăn cay, nóng, chua và tăng cường vệ sinh răng miệng, sử dụng bàn chải lông mềm để đánh răng, dùng nước súc miệng không chứa cồn,…
Viêm quanh móng
Đây là tình trạng viêm hoặc nhiễm trùng xuất hiện tại các nếp gấp quanh vòng móng tay, móng chân và thường xảy ra muộn hơn so với nổi ban da trong khoảng 2-6 tháng khi được điều trị bằng TKIs.
Để hạn chế tình trạng này cần: Không tiếp xúc với các chất làm móng độc hại, các chất tẩy rửa. Khi rửa bát hoặc giặt đồ cần đeo găng tay, không đeo giày dép chật, cắt móng tay thường xuyên và cần làm nhẵn cạnh móng. Khi tình trạng viêm ở mức độ nhẹ cần thông báo ngay cho bác sĩ điều trị vì viêm quanh móng ban đầu là tình trạng vô trùng và rất dễ gây bội nhiễm.
Một số lưu ý khác người bệnh ung thư phổi cần ghi nhớ để đạt được hiệu quả cao nhất khi điều trị các thuốc TKIs bao gồm:
Tuy nhiên, có thể xảy ra các biến chứng nặng làm trì hoãn điều trị, thậm chí ảnh hưởng đến tính mạng nếu không được phát hiện và xử trí sớm. Vì vậy bệnh nhân cần theo dõi và liên hệ ngay với bác sĩ khi phát hiện những dấu hiệu bất thường.
1. Cần sử dụng thuốc theo chỉ định của Bác sĩ, thuốc chỉ nhạy cảm nếu tế bào khối u có đột biến gen nhạy cảm với thuốc.
2. Các thuốc được uống vào thời điểm cố định trong ngày vào lúc đói hoặc no để có hiệu quả cao nhất.
3. Không nhai, phá vỡ hay nghiền viên thuốc, khi uống nên uống với một cốc nước. Trong trường hợp bệnh nhân không nuốt được viên cần thông báo đến bác sĩ điều trị để cân nhắc việc hòa tan thuốc trong nước sau đó khuấy đều. Cần lắc tráng ly nước để đảm bảo việc bệnh nhân uống đúng liều.
4. Tuyệt đối không được uống gấp đôi liều khi quên liều thuốc.
5. Bảo quản thuốc ở nhiệt độ phòng, nơi khô ráo.
6. Cần tái khám định kỳ theo hẹn để đánh giá tình trạng điều trị và cần được dùng theo hướng dẫn điều trị, không tự ý bỏ liều.
7. Cần có chế độ ăn uống đầy đủ, tập thể dục đều đặn theo từng thể trạng, đặc biệt cần giữ lối sống lành mạnh, lạc quan.
8. Nếu đang mang thai hay có ý định mang thai cần thảo luận lại cùng bác sĩ điều trị.
9. Nếu có các bệnh lý phối hợp đi kèm cần khám theo chuyên khoa và thông báo với bác sĩ điều trị để được tư vấn nhằm hạn chế việc tương tác khi sử dụng các thuốc khác cùng với thuốc đích. Cần chú ý đến các thuốc điều trị viêm loét dạ dày – tá tràng có thể kể đến như thuốc ức chế bơm proton, kháng histamin H2…) do các thuốc này có thể gây giảm hiệu quả điều trị.
Tác giả: DS. Trần Cẩm Tú – Khoa Dược, Bệnh viện Ung bướu Nghệ An
Hiệu đính: DSCKII. Phan Hữu Hợi – Phó Trưởng khoa Dược, Bệnh viện Ung bướu Nghệ An