Loét tỳ đè là biến chứng thường gặp ở người bệnh ung thư, đặc biệt trong giai đoạn chăm sóc giảm nhẹ. Tuy nhiên, nếu được dự phòng và phát hiện sớm, hoàn toàn có thể hạn chế tổn thương, giảm đau đớn và rút ngắn thời gian điều trị. Bài viết sau đây sẽ chia sẻ những hướng dẫn thực tế giúp người bệnh và người chăm sóc nhận biết, phòng ngừa và xử trí hiệu quả loét tỳ đè.
1. Thế nào là loét tỳ đè
Loét tỳ đè (loét do áp lực) là tình trạng tổn thương khu trú ở da hoặc mô mềm, thường xuất hiện tại những vùng da nằm trên các điểm xương nhô ra hoặc tại vị trí tiếp xúc với thiết bị y tế, do áp lực kéo dài gây thiếu máu cục bộ và tổn thương mô.
Ở người bệnh ung thư, do tình trạng sức khỏe suy giảm, khả năng vận động bị hạn chế, nhận thức và cảm giác thay đổi nên nguy cơ xuất hiện loét tỳ đè tăng cao. Các tổn thương da có thể xuất hiện trên da còn nguyên vẹn hoặc tại vùng loét hở, thường gây đau và hay gặp ở những vị trí như: xương cùng cụt (vùng mông – thắt lưng dưới), gót chân, mắt cá, ụ ngồi, mấu chuyển xương đùi, vùng chẩm (sau đầu), xương vai – bả vai, đầu gối (khi nằm sấp), hoặc tại các vị trí chịu áp lực từ thiết bị y tế như nẹp, dây oxy, ống thông…
Loét tỳ đè được phân loại từ giai đoạn 1 đến giai đoạn 4, ngoài ra còn có thể gặp tổn thương mô sâu hoặc loét không xác định giai đoạn. Ở người bệnh ung thư giai đoạn tiến triển, đặc biệt trong chăm sóc giảm nhẹ, tỉ lệ loét tỳ đè có thể lên tới 33%. Đây là biến chứng gây ảnh hưởng nghiêm trọng, không chỉ làm tăng chi phí điều trị mà còn làm nặng thêm tình trạng toàn thân, cản trở quá trình chăm sóc và có thể dẫn đến tử vong nếu không được phòng ngừa và xử trí kịp thời.
Mặc dù loét tỳ đè có thể gây hậu quả nghiêm trọng, song hoàn toàn có thể phòng ngừa hiệu quả nếu người bệnh được chăm sóc đúng cách, phát hiện sớm và can thiệp kịp thời.
2. Tại sao bệnh nhân ung thư dễ bị loét tì đè?
– Các yếu tố như suy giảm khả năng vận động, mất chất dinh dưỡng và protein do tăng chuyển hoá và hội chứng suy mòn do ung thư
– Tuổi cao, bệnh đồng mắc làm giảm sức đề kháng của da và có thể thay đổi các lớp hạ bì, biểu bì, collagen do điều trị các thuốc chống ung thư làm tăng nguy cơ gây ra loét tì đè.
– Ngoài ra còn có một số yếu tố khác như các biến chứng trong quá trình hoá trị liệu như suy tuỷ xương dẫn đến thiếu máu, giảm bạch cầu hạt, hạ tiểu cầu tạo điều kiện cho sự xuất hiện của quá trình nhiễm trùng, thuốc ức chế miến dịch cũng gây ảnh hương đến quá trình lành vết thương.
– Các biến cố như tổn thương da do phẫu thuật, xạ trị, thoát mạch hoá trị cùng với sự tiến triển của bệnh cũng gây ra các tổn thương da bao gồm cả loét tì đè.
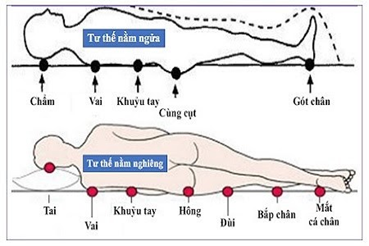
Hình ảnh minh họa một số vị trí dễ bị loét tỳ đè ở bệnh nhân ung thư
3. Biểu hiện nhận biết sớm
– Đỏ da không mất khi ấn (ấn nhẹ 3 giây, thả ra vẫn đỏ)
– Đau rát, tức nặng tại điểm tỳ; vùng da có thể ấm hoặc lạnh bất thường
– Phồng rộp/bọng nước, da đổi màu tím nâu (nhất là da sẫm màu)
– Da cứng hoặc mềm khác thường; rỉ dịch, mùi hôi khi đã loét sâu
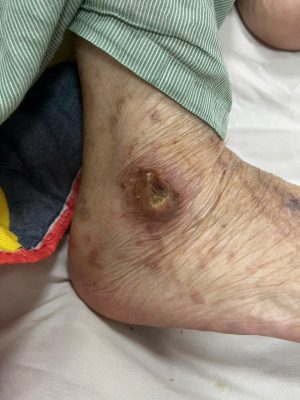
Hình ảnh thực tế bệnh nhân ung thư bị loét tì đè (bệnh nhân đang trực tiếp điều trị tại bệnh viện Ung bướu Nghệ An)
4. Nguyên tắc dự phòng loét tì đè
– Đánh giá nguy cơ: Sử dụng thang điểm đánh giá nguy cơ loét tì đè (ví dụ Braden Scale) ngay khi nhập viện và định kỳ đánh giá lại, đây là nền tảng để xác định mức độ can thiệp cần thiết. Ngoài điểm số, xem xét các yếu tố bổ sung như trạng thái dinh dưỡng, độ ẩm da, tuần hoàn, chức năng hô hấp, sử dụng ống dẫn, ma sát và lực cắt (shear).
– Giảm áp lực & điều chỉnh tư thế: Thay đổi tư thế thường xuyên với ít nhất mỗi 2 giờ nếu nằm giường, hoặc mỗi 15 phút nếu ngồi lâu. Sử dụng các bề mặt hỗ trợ (đệm đặc biệt, nệm hơi, lớp lót giảm áp) để phân tán áp lực. Chăm sóc các điểm xương lồi (hông, gót chân, xương cụt, vai…) bằng cách kê gối, miếng đệm mềm.
– Chăm sóc da & môi trường: Giữ da sạch, khô và đủ ẩm. Hạn chế việc dùng xà phòng hương liệu mạnh, tránh chà xát da mạnh. Quản lý độ ẩm từ mồ hôi, đái dầm, phân bằng cách sử dụng các tấm thấm, thay đồ lót thường xuyên, dùng sản phẩm bảo vệ da (barrier cream) khi cần.
– Dinh dưỡng & hỗ trợ: Bảo đảm cung cấp đủ năng lượng và protein, đặc biệt khi có tổn thương da. Bổ sung vi chất nếu cần. Theo dõi hydrat hóa (nước, điện giải). Khi có điều kiện, phối hợp bác sĩ, nhân viên dinh dưỡng để lập kế hoạch dinh dưỡng phù hợp.
5. Các phương pháp trong điều trị loét tỳ đè
Việc điều trì loét tỳ đề cần các thể hoá theo giai đoạn tổn thương, mức độ nhiễm trùng và tình trạng tổng thể của người bệnh.
– Tiếp tục hoặc tăng cường biện pháp giảm áp lực: thay đổi tư thế thường xuyên hơn, dùng đệm đặc, nệm hỗ trợ. Tránh ma sát và lực cắt khi di chuyển bệnh nhân.
– Làm sạch và xử lý vết thương: Vệ sinh vết thương bằng dung dịch muối sinh lý hoặc dung dịch vô trùng phù hợp. Loại bỏ mô hoại tử khi có chỉ định, trừ trường hợp bàn chân thiếu tưới máu nghiêm trọng. Duy trì môi trường ẩm ướt phù hợp cho lành thương: chọn băng dán (dressings) phù hợp như hydrogel, foam, alginate, hydrocolloid, tuỳ lượng dịch tiết và mức độ sâu của tổn thương. Tránh dùng gạc bông khô mô thường vì dễ gây dính và tổn thương mô non.
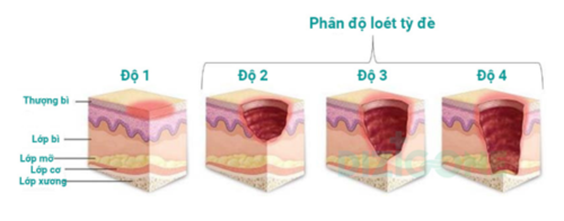
Hình ảnh minh họa các cấp độ của loét tỳ đè ở bệnh nhân ung thư
– Kiểm soát nhiễm trùng: Theo dõi các dấu hiệu viêm, mủ, nóng, đỏ. Nếu nghi ngờ lan rộng hoặc xảy ra viêm mô tế bào thì có thể dùng kháng sinh hệ thống theo chỉ định bác sĩ. Có thể sử dụng băng dán chứa chất kháng khuẩn nếu cần (silver, iodine…) nhưng không lạm dụng nếu vết thương không có dấu hiệu nhiễm trùng.
– Liệu pháp bổ trợ: Liệu pháp hút áp lực âm (Negative Pressure Wound Therapy – NPWT) có thể được sử dụng trong các vết thương khó lành để thúc đẩy rút dịch, giảm viêm và tăng sinh mô mới. Stimulation điện (electrical stimulation) đôi khi được xem như biện pháp bổ trợ để tăng tốc lành thương. Trong các bệnh nhân nghiêm trọng hoặc giai đoạn cuối, có thể áp dụng chăm sóc vết thương trong mô hình chăm sóc giảm nhẹ (palliative wound care) theo nguyên tắc dung hợp với mục tiêu điều trị ung thư.
– Theo dõi, điều chỉnh và hỗ trợ tổng thể: Đánh giá vết thương định kỳ (kích thước, độ sâu, lượng dịch tiết, nhiễm trùng). Điều chỉnh chế độ dinh dưỡng, bổ sung protein, năng lượng nếu cần để hỗ trợ quá trình lành. Hợp tác giữa đội ngũ y tế: bác sĩ ung thư, điều dưỡng, bác sĩ da liễu, chuyên viên vết thương, dinh dưỡng để đưa ra kế hoạch tối ưu.
6. Một số chú ý dành cho bệnh nhân và người chăm sóc
– Kiểm tra da ít nhất 2 lần/ngày khi nằm lâu hoặc ngồi nhiều để phát hiện sớm vùng da đỏ, sưng, nóng, cảm giác đau.
– Đổi tư thế thường xuyên — không nên duy trì một tư thế cố định quá lâu.
– Dùng đệm, miếng lót mềm phù hợp để giảm áp lực cho các điểm xương.
– Chú ý dinh dưỡng: ăn đủ protein, năng lượng, uống nước đầy đủ.
– Báo ngay cho nhân viên y tế khi phát hiện vết đỏ, xước hoặc tổn thương da mới.
* Lưu ý quan trọng
– Loét tì đè có thể hình thành sau 3 giờ, nhưng cần từ 3-5 tháng để chữa lành (Theo Bernard Healthcare).
– Sai lầm phổ biến cần tránh: dùng dầu nóng xoa lên vết loét, bôi phấn rôm, kê phao đệm cứng hoặc kiêng thịt quá mức đều không có lợi cho phục hồi tổn thương.

Ảnh minh họa Hướng dẫn phòng chống loét tỳ đè cho bệnh nhân ung thư
Loét tì đè là biến chứng nghiêm trọng, nhưng nếu được dự phòng và điều trị đúng cách, có thể giảm đáng kể tỷ lệ mắc và mức độ tổn thương. Người bệnh ung thư vốn đã chịu nhiều áp lực về sức khỏe, do đó việc chú trọng dự phòng loét tì đè là một phần không thể tách rời của chăm sóc toàn diện.
Tác giả: Bác sĩ Nguyễn Văn Vinh – Khoa ĐTGN – Bệnh viện Ung bướu Nghệ An
Nguồn tài liệu:
– What are the best practices in pressure ulcer prevention that we want to use? https://www.ahrq.gov/patientsafety/settings/hospital/resource/pressureulcer/tool/pu3.html
– Causes and prevention of pressure sores. https://www.cancerresearchuk.org/about-cancer/coping/physically/skin-problems/pressure-sores/causes-and-prevention.
– Centre (UK), N. C. G. Guideline summary. in The Prevention and Management of Pressure Ulcers in Primary and Secondary Care (National Institute for Health and Care Excellence (NICE), 2014).
– Hội thảo trực tuyến “Dự phòng và chăm sóc loét tì đè ở bệnh nhân ung thư”. Bernard https://bernard.vn/hoi-thao-truc-tuyen-du-phong-va-cham-soc-loet-ti-de-o-benh-nhan-ung-thu-b-475.
– Pressure Sores | Skin Problems. https://www.cancer.org/cancer/managing-cancer/side-effects/hair-skin-nails/pressure-sores.html.
– Lima, A. R., Palmer, C. R. & Nogueira, P. C. RISK FACTORS AND PREVENTIVE INTERVENTIONS FOR PRESSURE INJURIES IN CANCER PATIENTS. ESTIMA Braz. J. Enteros. Ther. e1021 (2021) doi:10.30886/estima.v19.1005_IN.